Inhaltsverzeichnis
Neurodermitia – Symptome beobachten und deuten
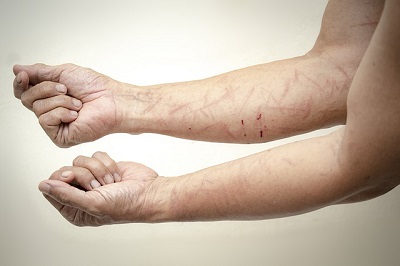
Meist treten die ersten Symptome einer Neurodermitiserkrankung bereits kurz nach der Geburt bzw. im Kindesalter auf. Auf den anhaltenden Juckreiz reagieren unsere Jüngsten instinktiv mit wiederholtem Kratzen, wodurch die Hautbarriere zusätzlich verletzt wird. Auch Wundnässe und Krustenbildung, insbesondere an den Wangen und am behaarten Kopf (sog. Milchschorf), zählen zu den Symptomen. Bei Kleinkindern sind außerdem meist die Gelenkbeugen und das Gesäß von Ekzemen befallen.
Ab dem zweiten Lebensjahr sind bei Kindern und Erwachsenen die gleichen Hautareale betroffen. Dies sind vor allem die Gelenkbeugen, Gesicht, Hals, Nacken, Schultern und auch die Brust. Wer eine unbelastete Kindheit verbracht hat, ist allerdings nicht vor einem Ausbruch der leidigen Hautkrankheit im Erwachsenenalter geschützt. Denn ein atopisches Ekzem kann sich zu jedem Zeitpunkt im Leben bilden. Auslöser können zum Beispiel Stresssituationen oder Lebensmittelallergien sein.
Ein ausführliches Anamnesegespräch bringt Licht ins Dunkel
Es gibt keine spezielle Untersuchung, mit der Neurodermitis diagnostiziert werden kann. Die Anamnese und die Schilderungen der Betroffenen sind ausschlaggebend für eine persönlich zugeschnittene Behandlung. Eckpfeiler für die Diagnose „atopisches Ekzem“ oder „Neurodermitis“ sind starker Juckreiz, Ekzeme an den typischen Stellen (Gelenkbeugen, Hals, u.a.) und vor allem ein chronischer (länger als sechs Monate) und schubweiser Krankheitsverlauf. Des Weiteren ist für die Diagnose von Bedeutung, ob in der Familie bereits Neurodermitis oder andere atopische Erkrankungen bzw. Allergien vorliegen oder in letzter Zeit seelische Umstände das Gemüt in Mitleidenschaft gezogen haben.
Körperliche Untersuchung bei Neurodermitis
Neben der näheren Begutachtung der Ekzem-Beschaffenheit und der allgemeinen Trockenheit der Haut, gibt es folgende körperliche Anhaltspunkte:
- Kratztest: Bei Neurodermitikern liegt häufig ein sogenannter negativer Dermographismus vor. Dabei reagiert die Haut auf die Reizung vom Kratzen nicht mit roten, sondern mit weißen Striemen.
- Augenbrauen: Ein Ausfall der seitlichen Augenbrauen (Hertoghe-Zeichen) ist Indiz für eine Neurodermitiserkrankung.
- Labortest: Mit Hilfe von Bluttests kann eine erhöhte Aktivität des Immunsystems, aus dem die entzündlichen Ãœberreaktionen der Haut resultieren, festgestellt werden.
Weitere Indizien: Dazu kommen häufig ein unangenehmer Juckreiz beim Schwitzen, Blässe rund um den Mund sowie dunkle Augenringe. Durch die trockene Beschaffenheit der Haut treten Hautlinien, wie Mimikfältchen, stärker in den Vordergrund. Weiterhin kann eine angeborene doppelte untere Lidfalte ein Indiz für eine Neurodermitis Erkrankung sein.
Wie entsteht eine Neurodermitis?
Die Neurodermitis ist eine entzündliche Erkrankung der Haut. Dabei reagiert die Haut überempfindlich auf verschiedene Reize aus der Umwelt. Ähnlich wie Heuschnupfen oder Asthma tritt auch Neurodermitis gehäuft in Familien auf und kann vererbt werden. Sofern beide Eltern von der Erkrankung betroffen sind, gibt es eine 66 prozentige Chance, dass das Kind ebenfalls erkrankt. Ist nur ein Elternteil betroffen, beträgt die Wahrscheinlichkeit noch 35 Prozent.
Die Veranlagung zu dieser Hautkrankheit wird dadurch übertragen, jedoch heißt das nicht automatisch dass die Krankheit dann aus ausbricht. Dafür braucht es andere Faktoren, die die Entstehung von Neurodermitis begünstigen. Zunächst besteht durch die erblichen Anlagen eine Störung der Barrierefunktion der Haut. Liegt dazu ein Eiweißmangel vor, kommt es dazu dass die Haut nicht genug der schützenden Hornschicht aufbauen kann, die gesunde Menschen haben. Das hat eine extreme Trockenheit zur Folge. Dadurch kommt es leicht zu Entzündungen, Rötungen und zu Juckreiz. Durch Kratzen schreitet die Schädigung der Haut voran.
Kommen nun Substanzen aus der Umwelt wie Tierhaare, Pollen oder Hausstaub mit der Haut in Berührung, kann es geschehen dass die Haut gegen solche Substanzen Abwehrproteine produziert, es entsteht also eine allergische Reaktion. Es werden dann vom Körper Stoffe als “gefährlich” eingestuft, die es eigentlich nicht sind. Auch zu viel Hygiene, wie zum Beispiel häufiges Haare waschen, kann Neurodermitis hervorrufen.
Ein übertriebenes Hygieneverhalten kann die Entstehung einer Neurodermitis bzw. einer Allergie begünstigen. Zum Ausbruch der Hautkrankheit können außerdem bestimmte Stoffe(Synthetik, bestimmte Wollarten…), besondere Klimaverhältnisse wie extreme Wärme oder Kälte, Umweltgifte wie Benzinabgase, Ozon oder Tabakrauch und auch psychische Belastungen wie Stress beitragen.
Wie erkenne ich eine Neurodermitis?
Eine Neurodermitis zeigt sich vor allem durch die extrem trockene, gerötete und entzündete Haut. Auf der Haut können sich Knötchen, Pusteln und stellenweise Verdickungen bilden. Bei Kindern und Jugendlichen sind die Symptome auf häufigsten in den Innenseiten der Knie und Ellenbogen sowie im Nacken, an den Handgelenken und Händen. Häufig verschwinden die Symptome einer Neurodermitis aber im Erwachsenenalter oder treten nur noch selten auf.
Wie kann man eine Neurodermitis behandeln?
Am meisten werden mehrere Cremes eingesetzt, die zum Beispiel die Haut mit Feuchtigkeit versorgen, gegen den Juckreiz helfen und gegen die Entzündungen vorgehen sollen. Ansonsten empfiehlt sich eine Therapie gegen die jeweilige Allergie.
Konsequente Pflege stärkt die Hautbarriere. Schenken Sie Ihrer Haut eine Extraportion Aufmerksamkeit – und das am Besten jeden Tag. Eine medizinische Basispflege, ergänzt durch einen Notfall-Plan für akute Phasen, legen den Grundstein für einen normalen Alltag trotz Neurodermitis.
Zu Neurodermitis neigende Haut ist immer trocken und muss daher besonders intensiv gepflegt werden. Wichtig ist, dass durch die Pflegeprodukte viel Feuchtigkeit und möglichst wenige Reizstoffe in die Haut eindringen. Daher sind Cremes ohne Parabene, Farb- und Duftstoffe zu bevorzugen.
Kortison – nur zeitlich begrenzt anzuwenden
Bei einem akuten Ausbruch versprechen Kortisonpräparate eine schnelle Linderung der Symptome. Allerdings verursacht Kortison eine Verdünnung der Haut, weitet die Äderchen und schwächt die Hautbarriere. Und gerade diese Barrierefunktion ist so wichtig zum Schutz gegen erneute Neurodermitis-Schübe. Kortisonpräparate sind also nur in absoluten Notfällen anzuwenden. Eine dauerhafte Verbesserung der Hautstruktur und eine Vorbeugung gegen erneute Krankheitsschübe sind nicht zu erwarten.
Gibt es eine Möglichkeit, um akute Neurodermitisschübe zu lindern und gleichzeitig vorzubeugen?
Die gibt es! Dermalex® lindert effektiv Symptome wie Juckreiz, Hautrötungen und Schuppigkeit und das ganz ohne Kortison. Dermalex® verzichtet auf jegliche Parabene, Duft- und Farbstoffe und ist daher zur Langzeittherapie geeignet. Das Geheimnis von Dermalex® liegt im 3-dimensionalen Wirkprinzip, das die hauteigenen Reparaturmechanismen aktiviert, eine schützende Barriere auf der Haut bildet und fehlende Ceramide ersetzt.
- Schutz: Bildung einer schützenden Barriere durch schonendes Aluminiumsilikat. Die Haut wird vor neuen Irritationen geschätzt und weiterer Feuchtigkeitsverlust verhindert.
- Pflege: Zugabe eines hautähnlichen Ceramid-Komplex. Der Wiederaufbau geschädigter Haut wird unterstützt und der Haut aktiv Feuchtigkeit zugeführt.
- Reparatur: Aktivierung hauteigener Reparaturmechanismen. Natürliche Erdalkali-Mineralsalze und schonendes Aluminiumsilikat regen die Reparatur geschädigter Haut aktiv an.
Fazit: Ist Neurodermitis diagnostiziert, gilt es herauszufinden, welche Reize einen Krankheitsschub auslösen. Bei der Suche nach den Auslösern ist der Betroffene selbst gefragt, seine Lebensgewohnheiten und die Schubphasen der Krankheit genau unter die Lupe zu nehmen. Allergie- und Lebensmittelunverträglichkeitstests können dabei helfen, Reizstoffe zu identifizieren. Aufbauend auf dem individuellen Krankheitsverlauf kann zusammen mit dem Dermatologen eine optimale Therapie inklusive medizinischer Basispflege zusammengestellt werden.